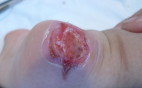
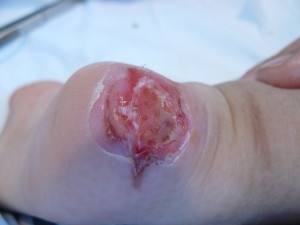
Resulta cuando menos curioso que, incluso con el aumento de publicaciones en la literatura científica, todavía encontramos «nuevas formas» de manejo de las extravasaciones en neonatología, sin suficiente base de evidencia.
En las redes sociales, por ejemplo, podemos observar que se comparten diferentes casos clínicos y tipos de cura de las heridas en pediatría, pero cuando hablamos de lesiones iatrogénicas en neonatos la frecuencia de aparición disminuye drásticamente.
¿Por qué sucede esto?
Posiblemente porque no tengamos todavía la forma más idónea de curar, o al menos una que sea objetivamente efectiva. Ente las causas, encontramos el dilema bioético de sobreponer la protección de los derechos del menor por encima del interés de lo que se investigue.
Debido a ello los, «cada maestrillo tiene su librillo», «el a mi me funciona» o «lo de fuera y en inglés parece mejor» se imponen a los estudios científicos rigurosos, de calado, de consenso y cuyos resultados podemos aplicar a la práctica diaria con fiabilidad.
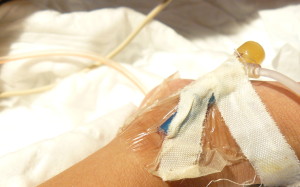
Catéter venoso en pie de neonato hospitalizado. Autor Pablo Carcía-Molina -CC-
Por tanto, en el peor de los casos, la cura se adapta a la forma de proceder que se usa con la población adulta, sin tener pruebas previas de efectividad en neonatos.
En relación a este efecto adverso hospitalario recientemente se ha publicado un estudio, que ya ha sido compartido a través de las redes sociales (Gracias Mariana y Diego), y que en esta entrada pretendemos describir, desmenuzando los puntos más importantes.
Pero en primer lugar comenzaremos, por un estudio de investigación publicado en la revista WOUNDS en este mismo año 2016.
El análisis del mismo nos servirá para confrortarlo con publicaciones anteriores en este mismo blog y el estudio citado de Miguel García Fernández y Natalia Marin Huarte
Para ello debemos nombrar primero a los autores Kun-Yong Sung y Sang-Yeul Lee, ambos médicos (y el segundo doctor) en el Hospital Nacional Universitario Kangwon en Corea el Sur y para realizar el mismo partieron de una ayuda de financiación del propio hospital.
El objetivo del estudio era observar y describir el efecto de una nueva forma de manejar los casos de neonatos que han sufrido una extravasación por nutrición parenteral.
Para ello durante 4 años recogieron información de 12 casos clínicos. Pueden imaginarse que el estudio no tuvo suficiente potencia estadística como para poder decir que es el método de elección definitivo. Sin embargo, sí informaron de buenos resultados con la aplicación de una terapia «nueva». Y decimos nueva entre comillas porque el uso de esta palabra no parece la más afortunada.
Como mucho podríamos decir, que se trata de una nueva técnica adaptada de las anteriores. Por tanto, a pesar de la buena intención de los autores en su estudio y su conclusión de que esa «nueva técnica» puede evitas una cirugía, ya que dicen que es lo más habitual en su país, hemos de analizar con cautela los resultados que nos presentan.
Hace unos meses publicamos una entrada donde hablábamos sobre algunas de las técnicas en el manejo de las extravasaciones en neonatos. Tras leerla observaréis ciertas similitudes entre esta «nueva técnica coreana» y algunas de las reflejadas en el post.
Una vez aclarados estos aspectos, sin ánimo de alargar en demasía esta entrada, describiremos qué proponen los autores para que el lector/a pueda valorar su idoneidad. El método consta de tres fases claras:
-
Extracción de líquido extravasado.
- Valoración antes de las 24 horas.
- Punción repetida de la zona edematizada con una hoja bisturí del número 11.
- Desbridamiento del tejido necrótico delimitado con hoja de bisturí del nº 15.
-
Colocación de apósito hidrocoloide.
- Colocación de apósito hidrocoloide extrafino en la herida.
- Cambio de primer apósito las 6 primeras horas.
- Siguientes cambios cada vez que se sature el apósito hasta cierre de la herida.
-
Manejo de la cicatriz
- Aplicación de un gel -para las cicatrices- en zona durante 3 meses para remodelación final.
Los autores describieron que con esta técnica algunos neonatos tardaron hasta 47 días en cicatrizar la herida producida por la extravasación. Siendo 8 días el que menos tardó (diferencia de gravedad).
Los autores sí reportaron una mejoría cualitativa en la funcionalidad de la extremidad (todas se produjeron en brazos y pies). Sin embargo, no aportan pruebas objetivas que nos permitan aseverar que lo que dicen sea cierto. Por ejemplo, ellos suponen que ante una zona con heridas producidas por los pinchazos, el hidrocoloide se muestra como una buena opción, suponemos que por ser transparente, pero obvian otras opciones que podrían ser mejores por la capacidad de absorción del exudado inicial que se le supone a la herida
Como ejemplos, hablamos de apósitos de espuma de poliuretano o de fibras de hidrocoloide. Esto permitiría no tener que revisar a las 6 horas el apósito si éste esta saturado, algo que puede ser lo más habitual si existía edema en la zona extravasada. Gracias a ellos alargaremos los periodos de cambio de apósito (menos molestias para el neonato).
Tampoco habla de proteger la piel perilesional con algún tipo de producto barrera. El apósito hidrocoloide, ante elevado exudado, puede producir una maceración de la piel perilesional. Por este, motivo podría ser conveniente colocar algún spray de poliacrilato que estuviera homologado para recién nacidos.
Más allá de las críticas a las conclusiones del artículo, decir que nos parece un excelente ejemplo de cómo debemos seguir innovando para poder ofertar los mejores cuidados a los recién nacidos. Por lo que animo a que estudios de este tipo, con ese atrevimiento-, se sigan desarrollando y publicando.
El único modo de progresar es visibilizar e investigar.
En la misma línea, queremos hablaros de una presentación, en formato Prezi, que nos parece una excelente forma de sintetizar las principales formas de manejar las extravasaciones de medicación y nutrición parenteral en el neonato, desde un punto de vista enfermero.
Un documento que nace de un protocolo interdisciplinar diseñado en el Hospital Universitario de La Paz (Madrid) sobre el manejo del neonato con una extravasación. Excelente documento de Miguel García Fernández y Natalia Marin Huarte que no podéis perderos.
Para terminar solo animaros a que comentéis esta entrada. La misma solo pretende exponer una serie de documentos que podrían ser de utilidad para el profesional dedicado al cuidado de las heridas en pediatría, pero específicamente en neonatología.
La pregunta es: ¿Si hubieras sabido esto, hubieras podido mejorar el cuidado de los neonatos con este tipo de heridas?
Pablo García-Molina
Autor/Editor UPPPEDIATRA.org
Jose Antonio León Mangado
Revisor del post/Editor UPPPEDIATRIA.org