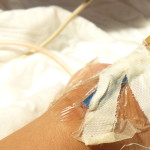
Desde ya hace algunos años, una de las preguntas más repetidas entre las profesionales sanitarias es cómo realizar los cuidados de un neonato que ha sufrido una extravasación endovenosa de los líquidos de infusión. Más allá del edema que el suero fisiológico o la glucosa al 10% pueden desarrollar, otras sustancias pueden provocar verdaderas catástrofes a nivel cutáneo y subcutáneo (incluso con afectación de fascias musculares o tendones). Por este motivo la vigilancia de los profesionales sanitarios es extrema cuando se infunden de forma intravenosa estas sustancias endovenosas (nutrición parenteral o gluconato cálcico). Ahora bien, ¿y si ocurre alguna vez? ¿cómo debemos responder?
Las siguientes recomendaciones que compartimos se exponen con la intención de mostrar las principales formas de actuación. Para las extravasaciones de NPT o gluconato cálcico u otro tóxico se pueden adoptar métodos de intervención, pero antes se deben realizar una serie de procedimientos (Pastor 2009) que se describen a continuación
- Detener la infusión de la sustancia endovenosa.
- Aspirar el medicamento tanto como sea posible, si se ha producido ampolla o del mismo edema.
- Retirar el catéter si no puede administrarse ningún antídoto.
- Aplicar frío local para causar vasoconstricción, localizando la extravasación (con 10 minutos tras la retirada del catéter sería suficiente). En neonatos prematuros con riesgo de hipotermia no sería aconsejable.
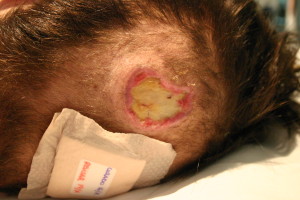
A continuación se debe valorar la lesión. Para este objetivo recomendamos usar la clasificación según los estadios de Millán (los estadios I y II, el III y IV). Una vez valorada la lesión podemos dirigir las recomendaciones según la clasificación. Para los estadios I y II se puede utilizar los métodos que a continuación describiremos, pero los estadios III y IV requieren de una valoración por el Servicio de Cirugía.
Los 3 métodos siguientes son los recomendados por el autor de este post según estadio:
A. Conservador (para estadio I): valoración de la misma zona extravasada e ir observando cómo evoluciona. Las lesiones por sustancias ácidas delimitan su extensión y al retirar el agente causal no van a extenderse en superficie ni en profundidad. Si es grande la extensión de la extravasación, este método no sería el más adecuado por el riesgo de inestabilidad sistémica. Sin embargo, para pequeñas extravasaciones detectadas en fases primigenias sí sería una opción acompañada de la cura con apósitos (opción C) o aplicación de frío local (3 o 4 veces al día).
B. Protocolo de Gault (para estadio II): En las primeras 24 horas tras la detección de la extravasación (Gault 1993, Andrés 2006).
1. Irrigación de soluciones salinas (SF 0,9%): (Harris 2001) para la dilución de la sustancia infiltrada en la piel y posterior aspiración antes de una hora. En este método se habla de instilación en el tejido subcutáneo con posterior aspiración de su contenido (para ello si no hemos retirado el catéter extravasado podemos retirarlo un poco e infundir el SF para diluir). Con 25 mL -hasta 100 mL- según la extensión sería suficiente en neonatos. Si hemos retirado el catéter, debemos puncionar un catéter (24 G) que llegue a la zona donde se encuentra la extravasación e infundir el SF, a una velocidad no superior a 2 mL/min. Tras dejarlo 45 minutos, entonces se llevaría a cabo la aspiración del tóxico diluido junto con el SF instilado. Esta intervención, para que sea más efectiva se ha de hacer como máximo durante la primera hora tras el episodio. Otros autores recomiendan hacer 4 pequeñas incisiones alrededor de la zona necrosada o isquémica (estadio IV Millan) y posteriormente a través de uno de ellos irrigar la zona para que el líquido salga a través del resto de orificios.
2. Irrigación de hialuronidasa: Este método se puede usar con la hialuronidasa (enzima proteolítica) instilada en la zona de lesión de la misma forma que la anterior opción (Kuensting 2010). El volumen de la clisis no debe ser mayor de 25 ml/kg de peso y la velocidad de la administración no debe ser mayor de 2 mL/min. Si fuera un neonato de 4 Kg serían 1,5 UI de hialuronidasa en 100 mL de SF. Tras dejar pasar 30 minutos, aspiraríamos la cantidad introducida. Este método se ha realizado también usando posteriormente la irrigación con SF. De esta forma puedes diluir los restos que se hayan podido quedar tras la administración de hialuronidasa (Martin 1994, Harris 2001, Siu 2007). Esta intervención, para que sea más efectiva se ha de hacer como máximo durante la primera hora tras el episodio. Para reducir el dolor durante la instilación del preparado con hialuronidasa, se podría aplicar lidocaína tópica (tipo EMLA) de forma previa. La instilación de hialurinadasa podría hacerse como método de desbridamiento enzimático efectivo.
C. Tratamiento con apósitos/gasa estéril (estadios I y II).
a. La mupirocina o el ácido fusídico tópico sobre la lesión y tapado con gasa estéril (puede colocarse encima de una malla de silicona o poliacrilato). Cambio de apósito cada 24 horas. El uso de antibióticos tópicos es una elección profiláctica (para evitar la posible infección) sin base clínica suficiente si no existen otros signos (herida abierta sucia). Si existe riesgo evidente, la mejor forma de protección será usar un antiséptico efectivo (clorhexidina) y la administración de un tratamiento antibiótico intravenoso. Además de las posibles resistencias que posteriormente se pueden generar, tampoco podemos controlar la absorción sistémica en la piel del neonato (por ejemplo prematuro). Este método no tiene un efecto inmediato, y la sustancia extravasada sigue haciendo su efecto a nivel subcutáneo.
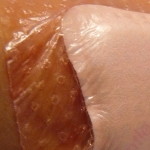
Apósito de espuma de poliuretano con base de silicona de baja adhesividad. Autor: Pablo García-Molina -CC-
b. Aplicación de un apósito de poliuretano con base de silicona o apósito hidrocoloide extrafino. En las lesiones estadio I serían una opción a valorar siempre que permitan la retirada atraumática o sean transparentes para poder valorar la progresión de la lesión. Esta opción se usaría en casos donde no sabemos cuánto tiempo estuvo extravasada la zona por ejemplo y ya no podamos instaurar el protocolo de Gault por ejemplo.
Desafortunadamente, algunas de leer aquí estas pruebas presentaba deficiencias graves, como el uso de pequeñas cantidades de sangre o muy pocos anticuerpos.
c. Aplicación de hidrogel amorfo más un apósito con capacidad de absorción del exudado. Los cambios de apósitos se realizarían entre 24 y 48 horas, siempre en vigilancia intensiva. Este método puede ser usado en lesiones con solución de continuidad y sin signos de infección que hayan sido un estadio II, III y IV. Es una cura conservadora suficiente para la cicatrización de la herida mediante el desbridamiento autolítico del tejido necrótico o desvitalizado. Además facilita un ambiente térmico y húmedo adecuado para la cicatrización. Para evitar la maceración de los bordes de la lesión también debemos aplicar productos barreras (productos con óxido de zinc o sprays de poliacrilato).
NOTA: Para más información me parece interesante que sigáis el siguiente link «Libro Atlas de Procedimientos de Neonatología».
Bibliografía:
Andrés, A. M., Burgos, L., Gutiérrez, J. L., Encinas, J. L., Díaz, M., Rivas, S., & Ros, Z. (2006). Protocolo de tratamiento de heridas por extravasación. Cir Pediatr, 19, 136-139.
Gault DT. Extravasation injuries. Br J Plast Surg 1993;46(2):91-6.
Harris PA, Bradley S, Moss ALH. Limiting the damage of iatrogenic extravasation injury in neonates. Plastic and Reconstructive Surgery 2001;107(3):893–94.
Kuensting LL. Treatment of Intravenous infiltrations in a Neonate. Journal of Pediatric Health Care 2010;24(3): 184–8.
Martin PH, Carver N, Petros AJ. Use of liposuction and saline washout for the treatment of extensive subcutaneous extravasation of corrosive drugs. British Journal of Anaesthesia 1994;72(6):702–4.
Pastor Rodríguez, J. D., Cotes Teruel, M. I., Mellado, J. E., López García, V., Jara Cárceles, J., & Ortiz González, M. J. (2009). Gluconato cálcico 10% endovenoso: cuidados de las vías de infusión en prematuros. Enfermería Global, (15), 0-0.
Siu SLY, Kwong KL, Poon SST, So KT. The use of Hyaluronidase for treatment of extravasations in a premature infant. HK Journal Paediatrics 2007;12:130–2.
Pablo García-Molina
Editor UPPPEDIATRIA.org