El pasado 15 y 16 de abril del 2016 en Valencia se celebró la 21º Reunión de la Sociedad Española de Urgencias Pediátricas. En este magno evento se trataron múltiples problemáticas relacionadas con los niños y las patologías más comunes (y no tan comunes) que se dan en el servicio de urgencias.
Pero fue el 16 de abril, donde en la «Mesa enfermería: Avances tecnológicos en los cuidados» se pudieron escuchar a los ponentes hablar sobre diferentes problemáticas que se encuentran en los servicios de urgencias y que por el momento parece que nos queda mucho por hacer.
Pero la entrada en esta Web está relacionada con las Úlceras por Presión en pediatría en el Servicio de Urgencias Pediátricas y como se abordó en la ponencia que pudieron escuchar las profesionales sanitarias que allí estuvieron presentes.
Juntar en la misma frase úlceras por presión (UPP), urgencias y pediatría para muchos puede resultar algo extraño.
Tradicionalmente relacionamos las UPP con personas adultas o ancianas, encamadas y de larga estancia. Sin embargo, sabemos que los niños pueden padecer UPP y que un gran porcentaje de ellas van a ser producidas por dispositivos diagnósticos o terapéuticos.
Pero, ¿en el servicio de urgencias pediátricas hay UPP?
En esta ocasión centramos nuestra atención en un dispositivo muy aplicado en los servicios de urgencias y ponemos sobre la mesa la prevención de las UPP relacionadas con inmovilizaciones, en concreto con escayolas.
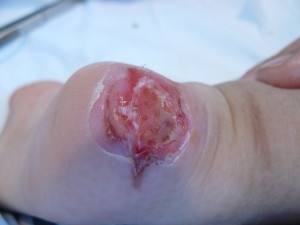
Se estima que 15 de cada 100 niños que escayolamos van a sufrir una UPP (Illgen et al., 1998; Lubichy et al., 2003). Los yesos sintéticos son los que más presión van a generar sobre los tejidos (Marson & Keenan 1993, Mohler et al. 1996, Davids et al. 1997). Y que la mayoría de las lesiones se van a producir en los primeros días de llevar una inmovilización (Forni C, 2009).
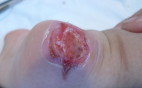
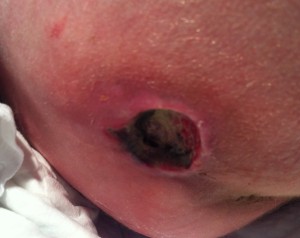
UPP categoría III en talón producida por escayola colocada en servicio de urgencias. Imagen Pablo García-Molina, CC
¿Cómo valorar el riesgo de UPP por escayola?
Para determinar qué riesgo tiene nuestro pequeño paciente de generar una UPP podemos utilizar escalas de riesgo validadas para este fin (Braden Q, NSRAS, Glamorgan). Si añadimos a colocar una escayola factores como estar en tratamiento neoplásico, presentar lesiones en la piel antes de colocar la inmovilización o presentar algún problema (picor, irritación, dolor) tras la aplicación de la escayola, podemos afirmar que el niño o niña se encuentra en un riesgo estadísticamente significativo de presentar una UPP. (Forni C, 2009).
Y entonces, ¿Cómo podemos prevenirlas?
Si revisamos la bibliografía científica, podemos encontrar intervenciones encaminadas a reducir la incidencia de UPP relacionadas con las escayolas. Aplicar apósitos de espuma de poliuretano en las zonas de riesgo antes de colocar una escayola demostró ser una intervención que redujo significativamente la aparición de este tipo de lesiones (Forni C, 2010). Para pacientes que van a permanecer encamados tras la aplicación de la escayola, puede resultar interesante aplicar una férula rígida externa que deje al aire el talón para reducir la presión de apoyo (Raymond Y, 2013).
Y a nivel estratégico institucional, ¿podemos hacer algo?
También se pueden llevar a cabo intervenciones estratégicas a nivel institucional que reduzcan la aparición de UPP. Facilitar al niño/familia un dosier informativo que contenga los cuidados de la escayola, así como los signos y síntomas que deben hacer que el portador de la misma contacte con el equipo de salud para su revisión. Esta simple intervención puede facilitar la detección de lesiones en categorías iniciales (Tovey P, 2014). Identificar de forma llamativa (como una cinta adhesiva roja) las inmovilizaciones de aquellas personas en alto riesgo de generar UPP, facilita a los diferentes equipos de salud encargados de su atención, extremar las medidas preventivas en el paciente (El personal de Warrington Halton y hospitales NHS Foundation Trust, 2015)
Estamos seguros que muchos de los que estáis leyendo esta entrada se os ocurren o realizáis intervenciones que pueden ser muy interesantes a la hora de prevenir las UPP relacionadas con las escayolas. Animaros a investigar, a publicar y a compartir con el resto de la comunidad científica y profesional vuestras experiencias. Seguro que entre todos podemos lograr un 0% UPP.
Evelin Balaguer-López
Editora upppediatria.org